在很多人眼里外科与内科是采用不同治疗方法的两类临床科室,但如果双方精诚合作,患者将会大大获益。
近日郑州大学五附院肝胆外科就收治了一位病人,患者男性,62岁,10余天前无明显诱因出现右上腹疼痛,餐后加重,伴恶心,呕吐。行CT以及MRCP检查提示:胆囊结石,胆囊炎,胆总管结石。传统的外科开放手术需要开腹切除胆囊后切开胆总管取出胆总管结石,微创腹腔镜手术腹壁切口小腹腔镜联合胆道镜取出胆囊及胆总管结石,但一样需要切开胆管,术后一般患者需要腹壁带“T”管,患者痛苦大,住院时间长。在于患者进行沟通交流后,肝胆外科李晓勇主任决定在手术透视下采取“腹腔镜胆囊切除+十二指肠镜逆行造影加胆总管取石(ERCP)”内科外科联合手术。该联合手术一次麻醉,内科外科手术同时进行,也就是在一次手术的过程中内科外科齐上阵采取双镜联合,更彻底的一次性为患者解决本次疾患所有问题,免去患者腹壁带“T”管的烦恼。减少住院费用的同时,大大缩短患者康复的时间。
在联系消化内镜中心郑权主任后,郑主任对此方法大为赞同,一般情况下患者应该是先行ERCP术后情况稳定后再转外科行腹腔镜胆囊切除术。而这种老方法周期长,相对费用高,患者还要克服两次手术的心里压力。但是双镜联合下不仅真正意义上的实现了内外联合,专病专治,并且为病人减去了二次麻醉手术的麻烦。
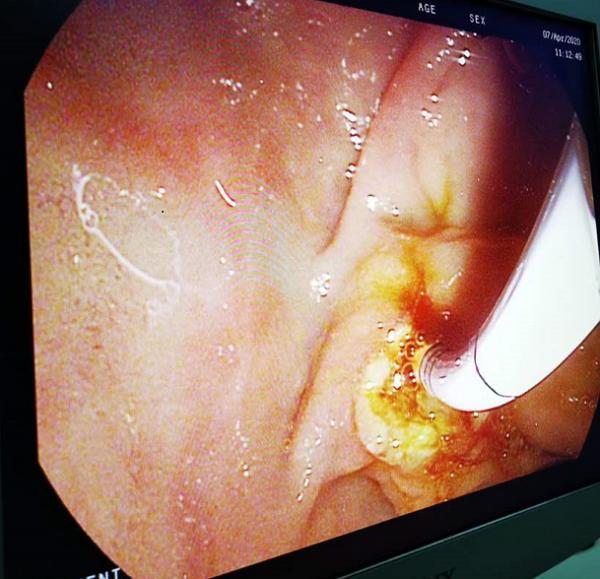
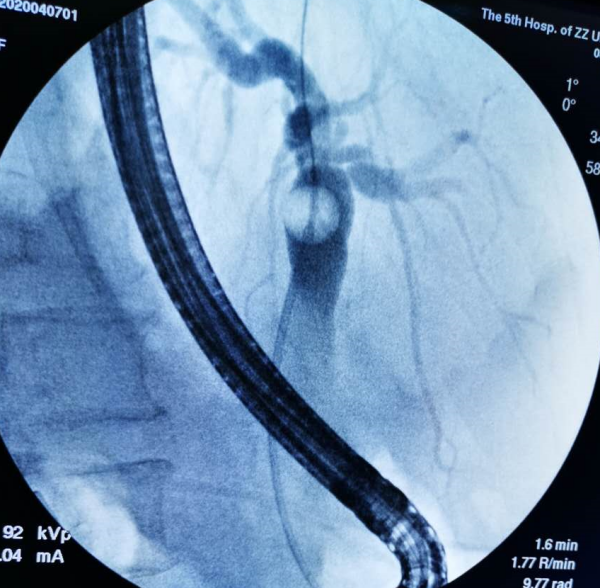
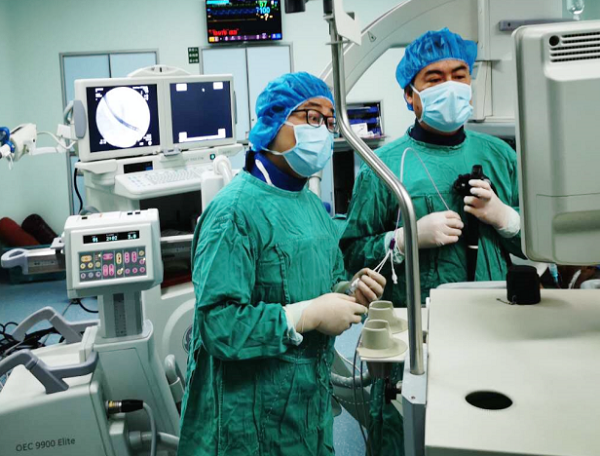
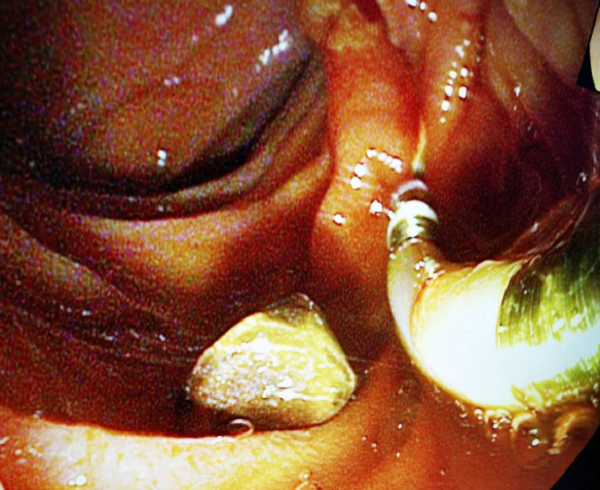
上午11时手术由郑权主任先开始,插管,造影,取石。历时10余分钟,一气呵成,胆总管结石顺利取出。郑权主任在交代过ERCP的术后注意事项后,由肝胆外科李晓勇主任带领的团队顺利完成腹腔镜胆囊切除手术。
科普:胆囊结石是我国常见多发疾病。其发病率为7%-10%,其中10-17%合并有胆总管结石,且随着生活方式的改变及检查手段的发展,其发病率在日益增加。
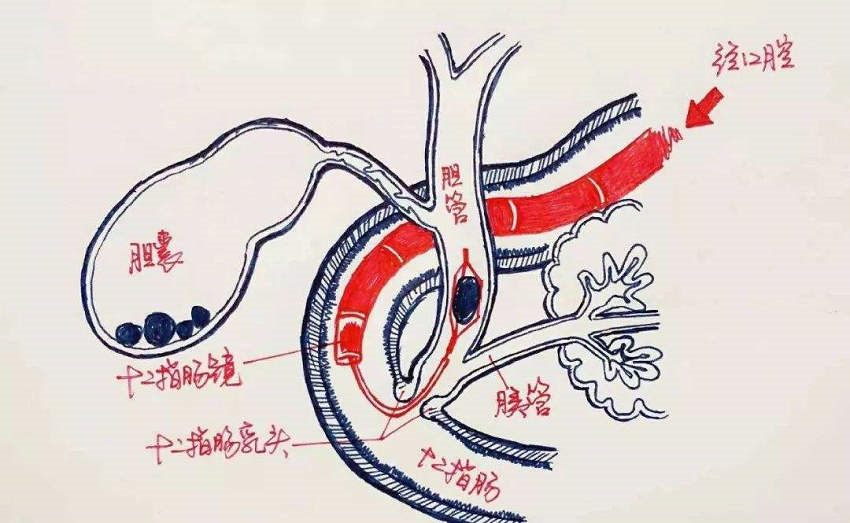
位于胆汁流出道主道的胆总管结石的危害比胆囊结石更大,直接堵塞胆汁流出道,造成梗阻性黄疸及感染。尤其感染,可导致感染性休克危及生命。
但是很多患者对胆总管结石的危害认识不清,只关注胆囊结石,甚至部分患者以为可以胆囊结石打碎后排出体外。殊不知,胆囊碎石不仅无效,且容易导致胆囊内结石进入胆总管,导致严重后果。
胆总管结石也是急性胰腺炎常见诱发因素,结石阻塞或刺激胆总管下端括约肌,可造成胆汁流通不畅或者返流进入胰管,诱发急性胰腺炎,重症胰腺炎即使在当下,死亡率仍可高达30%。
另外它还可引发黄疸和肝功能损害、并发胆道感染,严重者可合并急性阻塞性化脓性胆管炎、肝脓肿等,病人出现寒战、高热,感染性休克危及生命。
因此,发现胆总管结石需要及时处理。
胆囊结石合并胆总管结石如何治疗呢?
手术是治疗胆囊结石合并胆总管结石唯一确切有效的方法,目前腹腔镜联合十二指肠镜治疗方案已逐步成为标准手术方式。
对这种病例临床上多是消化内科先行ERCP、十二指肠镜下胆管取石后转外科行腹腔镜下胆囊切除(LC)。相对于外科开腹直接胆囊切除+胆总管切开+T管引流的传统手术来说,双镜联合是一种采用腹腔镜“微创”加消化内镜“超级微创”理念同时进行的手术方法,能充分发挥十二指肠镜和腹腔镜各自的优势,不仅更加经济,更重要的是大大缩短了病人的恢复时间。
ERCP术后放置的鼻胆引流管(ENBD)更是有助于外科医生在LC术中很好识别胆管,避免胆管损伤,并能降低潜在的胆源性胰腺炎、胆管炎、胆瘘等风险。
尤其对于直径小于1.5cm单纯胆总管结石的患者,ERCP内镜治疗更是最佳手术方案。
来源:消化内镜中心 宋岩
宣传科编辑整理

 联系我们
联系我们 地址:郑州市康复前街3号(郑州火车站西广场对面)。
地址:郑州市康复前街3号(郑州火车站西广场对面)。 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。 地铁路线:乘坐地铁1号线至郑州火车站从C口出站。
地铁路线:乘坐地铁1号线至郑州火车站从C口出站。 急救电话:0371-6690 2126 / 6690 2120 (24小时)
急救电话:0371-6690 2126 / 6690 2120 (24小时) 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站







 李玉萍
李玉萍 杨楠
杨楠 田晓庚
田晓庚 宋俊莉
宋俊莉



 首页
首页









