五年前的一天,蔡女士发现自己皮肤总是出现片状的青紫,尤其是在磕碰后,就会出现一片紫斑,甚至还有鼻腔和牙龈出血情况发生。在当地医院就诊后,血常规结果让她大吃一惊,血小板只有16*109/L。要知道,正常人的血小板在100~300*109/L以上。这么低的血小板意味着随时可能出现内脏或者颅内大出血,严重可致人死亡。这让身为医生的蔡女士的丈夫很是担心,便带着她到省城甚至外地多家医院就诊,最终被诊断为“免疫性血小板减少性紫癜”。
病因虽然找到了,但是治疗效果却不尽人意。蔡女士先后用了升血小板药物、激素、免疫抑制剂等治疗,但是停药不久,血小板又会降到20*109/L以下,就这样反反复复治疗1年多,夫妇二人将关注点放在了另外的一种疾病上:幽门螺杆菌(Hp)感染。
其实,在蔡女士确诊后不久,医生就给蔡女士进行了幽门螺杆菌检查,结果确实有幽门螺杆菌感染,蔡女士的丈夫通过同事和文献了解到,血小板减少和幽门螺杆菌感染是有关系的。
希望是美好的,但是治疗过程却很曲折。蔡女士先后经过了四次标准化的根除Hp治疗,停药后复查幽门螺杆菌仍为阳性。多次治疗失败,而升血小板治疗也不理想,就这样3、4年过去了......
2020年5月复查后HP仍阳性,眼看最后的一点希望也要破灭,此时他们了解到郑州大学五附院可以做幽门螺杆菌培养和药敏,使治疗更加精准,有望根除幽门螺杆菌,通过朋友介绍蔡女士和丈夫就找到了消化内科三病区主任张淑凤。

▲ 患者及家属回忆既往4次根治方案
在详细询问了蔡女士的病情后,张淑凤主任认为,幽门螺杆菌多次治疗失败的主要原因是细菌的耐药,而且治疗的次数越多,耐药发生的概率就越大,根除失败的可能性就越大。幽门螺杆菌药敏检查需要做胃镜,当时蔡女士的血小板还很低,而这使得胃镜中出血风险很大,于是就提出让蔡女士住院治疗。
住院之后,主管医生韩仙芝立即给蔡女士复查了血常规,很快检验科就电话报危急值,蔡女士的血小板只有19*109/L,韩医生随即预约输血小板,并给予升血小板治疗。在经过几天的治疗后,血小板升到了80*109/L,为胃镜检查提供的有利条件。
韩医生给蔡女士开了幽门螺杆菌培养+球形变检测+药敏+PPI代谢分型。
两周后,检测结果出来了,药敏结果提示,克拉霉素和甲硝唑耐药,质子泵抑制剂CYP2C19分型为中代谢型(提示患者PPI在体内代谢速度较快,一些PPI可能效果不佳)。针对检查结果,张淑凤主任团队进行病例讨论。她认为,1.根据研究证明HP与血小板减少之间有一定的关系,部分血小板减少的病人,在根除HP后,血小板可以升高40-60%;2.《幽门螺杆菌诊疗指南》明确指出,对于一些疾病,如不明原因的缺铁性贫血、特发性血小板减少性紫癜及其他HP相关性疾病(如淋巴细胞性胃炎、增生性胃息肉等),推荐行Hp根除;3.该患者存在HP感染、血小板减少,之前治疗多次失败,两者之间存在相关性,同时患者及家属根除幽门螺杆菌的意愿特别强烈,根除HP而且应争取一次性根除成功。大家一致认为药物选择成为关键。

张淑凤主任根据既往用药、药敏结果选择了没有耐药突变的呋喃唑酮和阿莫西林,在抑酸剂的选择上,选择了受CYP2C19影响较小的新型抑酸剂——伏诺拉生,抑酸效果比PPI更快更持久、不受饮食影响,同时在治疗前后给予益生菌和荆花胃康胶丸以提高根治率、减少抗生素不良反应。
在蔡女士的配合下,为期2周的标准化治疗顺利完成,治疗过程中也未出现不适症状。停药1月后HP阴性,血小板也得到恢复,出院半年后多次复查血小板值均在正常范围。
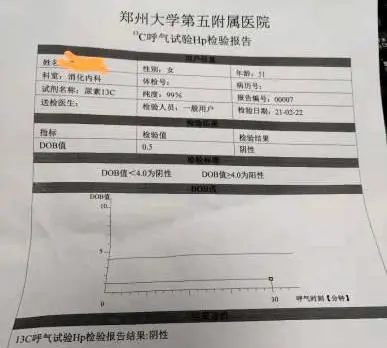
一个月前,蔡女士再次来到张淑凤主任的诊室,复查显示,幽门螺杆菌已经被彻底根除,血小板也恢复到了200*109/L以上,看到这个结果,蔡女士脸上露出了欣慰的笑容,为郑州大学五附院消化内科团队的精准治疗竖起了大拇指,也对张淑凤主任高超的医术给予赞扬和感谢。
来源:消化内科三病区 彭文举
宣传科编辑整理

 联系我们
联系我们 地址:郑州市康复前街3号(郑州火车站西广场对面)。
地址:郑州市康复前街3号(郑州火车站西广场对面)。 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。 地铁路线:乘坐地铁1号线至郑州火车站从C口出站。
地铁路线:乘坐地铁1号线至郑州火车站从C口出站。 急救电话:0371-6690 2126 / 6690 2120 (24小时)
急救电话:0371-6690 2126 / 6690 2120 (24小时) 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站







 李玉萍
李玉萍 杨楠
杨楠 田晓庚
田晓庚 宋俊莉
宋俊莉



 首页
首页








