濮阳的李师傅最近洗澡的时候发现右颈部长了个“疙瘩”,虽然摸起来不疼,但眼见着一天天变大了,李师傅慌了神,首先想到的就是“我是不是长肿瘤了”!开始辗转于当地多家医院,均未得到明确的诊断,后来到当地一家市级医院就诊,做了一个颈部CTA检查(图1),终于给了李师傅一个结果:颈动脉体瘤!这是一个什么病?不知道!这病怎么治?不知道!当地医院的回答顿时又让李师傅陷入的恐慌,经过几番打听,最终找到了郑州大学五附院医院的王兵教授。
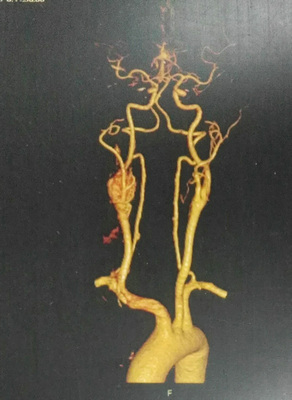
图1 术前CTA
王兵教授作为河南省血管外科的先行者,国内颈动脉疾病的首席专家,在了解了患者的病情后,深入浅出的给李师傅做了详细的解释。他告诉患者,这是一种良性肿瘤,但存在一定的恶变几率,需尽早的手术治疗,远期预后良好。李师傅得到了肯定的答复,紧张的情绪也放松了。虽然手术创伤不大,但因为颈动脉体瘤最大的特点就是血供非常丰富,与颈内、外动脉均存在丰富的交通支,控制术中出血是手术成功的关键。术前给患者做了备血、血液回输装置等充分准备,手术由王兵教授亲自主刀,血管外科崔文军副主任为第一助手,术中可以清晰看到瘤体紧紧包绕颈内动脉和颈外动脉(图2),分离过程必须十分细致,否则一个小小的失误就可能撕破颈动脉导致大出血,脑灌注下降导致脑梗死等严重并发症。王兵教授一步步精细操作,精确的结扎每个出血点,手术顺利完成,瘤体被完整地剥离下来(图3、4),术中出血量并不大,未给患者输血及使用血液回收装置。

图2 术中分离出瘤体
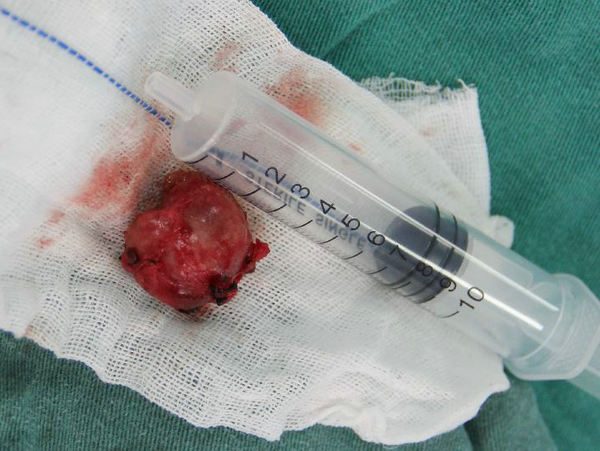
图3 切除的瘤体
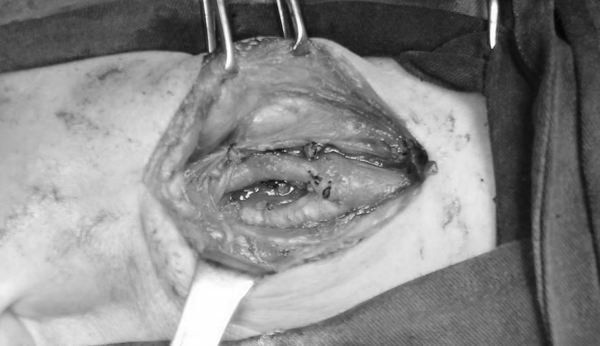
图4 瘤体切除后颈动脉光滑
王兵教授、崔文军副主任及值班大夫也给予李师傅亲切的关怀,有情况都会及时前往他的床前给予处理及安慰。术后血管外科的施敏护士长带领护理团队精细的护理治疗,预防围手术期并发症的发生。李师傅术后恢复得非常顺利,没有任何并发症的发生,复查CTA瘤体消失,颈内、外动脉均通畅(图5),顺利拆线出院。
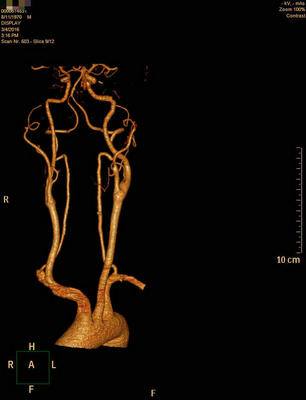
图5 复查动脉CTA示血管良好
王兵教授作为河南省首席血管外科专家,在颈动脉手术上有很高的造诣,对于颈部解剖了如指掌,尤其是颈动脉硬化狭窄的内膜剥脱手术做到全国前列,为众多的省内外病号解除病痛。像李师傅这次接受的颈动脉手术,郑州大学五附院血管外科已经完成了数千例。这么多成功的手术案例源于王兵教授及其专家团队丰富的手术治疗经验,为河南省血管外科的事业发展做出巨大的贡献。
王兵教授和他的血管外科团队
小贴士
颈动脉体瘤是一种较为少见的化学感受器肿瘤,为副神经节瘤的一种,发生于颈总动脉分叉部位的颈动脉体。本病发病率约为1/30000,其中双侧颈动脉体瘤占5%,任何年龄均可发病,多数生长缓慢,表现出良性肿瘤的特征,5%~10%属于恶性。 本病主要表现为颈部下颌角下方无痛性肿块,多数生长缓慢,发生恶变或瘤体内变性者,短期可迅速增大。可出现局部压迫症状,如压迫颈总动脉或颈内动脉出现头晕、耳鸣、视力模糊甚至晕厥等脑缺血症状,压迫喉返神经出现声音嘶哑、呛咳,压迫舌下神经出现伸舌偏斜,压迫交感神经出现Horner综合征,压迫气管出现呼吸困难等。少数患者合并颈动脉窦综合征,因体位改变,肿瘤压迫颈动脉窦引起心跳减慢、血压下降、晕厥等症状。颈动脉体瘤的最典型体征是Fontaine征:下颌角下的颈部肿块附着于颈总动脉分叉部位,肿块可水平方向移动少许,但不沿颈动脉方向移动。
治疗以手术切除为主,由于瘤体血供丰富,病变部位特殊,手术风险大、出血多。手术方式有肿瘤剥离术、肿瘤切除并血管重建术及肿瘤切除并血管结扎术。据报道早些年的脑梗塞的发生率为23%-50%,死亡率为14%-64%。由于动脉造影和现代手术技术的应用,颈动脉体瘤切除术后脑梗塞的发生率从接近30%下降到不足5%。术前注意评估,约25%患者可能需要同期颈内动脉重建。虽然手术技术不断改进,颅神经损伤的发生率仍然很高,大约20%-40%。颅神经损伤以迷走神经和舌下神经损伤较为常见,副神经、面神经及颈交感神经损伤也有报道。
预后
多数恶性颈动脉体瘤病人在切除术后生存良好。病人需要定期门诊复查彩色多普勒超声或核磁成像(MRI)以发现多中心病变,复发病变或转移病变。恶性颈动脉体瘤的恶性程度较低,迟发的转移病灶多在5年以后出现。动脉移植物重建的病人需定期多普勒超声检查以监测有无狭窄病变。如果怀疑家族性颈动脉体瘤,应该对病人一级亲属进行筛查。
来源:血管外科 李阳
宣传科编辑整理

 联系我们
联系我们 地址:郑州市康复前街3号(郑州火车站西广场对面)。
地址:郑州市康复前街3号(郑州火车站西广场对面)。 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。 地铁路线:乘坐地铁1号线至郑州火车站从C口出站。
地铁路线:乘坐地铁1号线至郑州火车站从C口出站。 急救电话:0371-6690 2126 / 6690 2120 (24小时)
急救电话:0371-6690 2126 / 6690 2120 (24小时) 乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站
乘车路线:乘坐40、夜班Y17、夜班Y2、G126、G81、201、70、256、58、729、217、20、981、213、176至火车站西广场(郑州大学第五附属医院)站下车。地铁路线:乘坐地铁1号线至郑州火车站从C出口出站







 李玉萍
李玉萍 杨楠
杨楠 田晓庚
田晓庚 宋俊莉
宋俊莉



 首页
首页










